Screening de enfermedades cromosómicas (screening combinado y estudios de ADN fetal en sangre materna)
Screening o cribado de trisomías frecuentes
El material genético de cada persona se encuentra dentro de las células separado en 23 pares de “paquetes de genes” o� cromosomas provenientes de cada uno de los padres. Las enfermedades cromosómicas más frecuentes son anomalías en el número de cromosomas llamadas trisomías, en las que la todas las células contienen 3 cromosomas de un determinado par en lugar de dos. La más común de estas enfermedades es la� trisomía 21 (o síndrome de Down), seguida por otras dos enfermedades más graves llamadas trisomía 18 (síndrome de Edwards) y� trisomía 13 (síndrome de Patau). Otras enfermedades cromosómicas relativamente frecuentes afectan al número cromosomas sexuales (síndrome de Turner,� síndrome de Klinefelter) y son en general más leves.
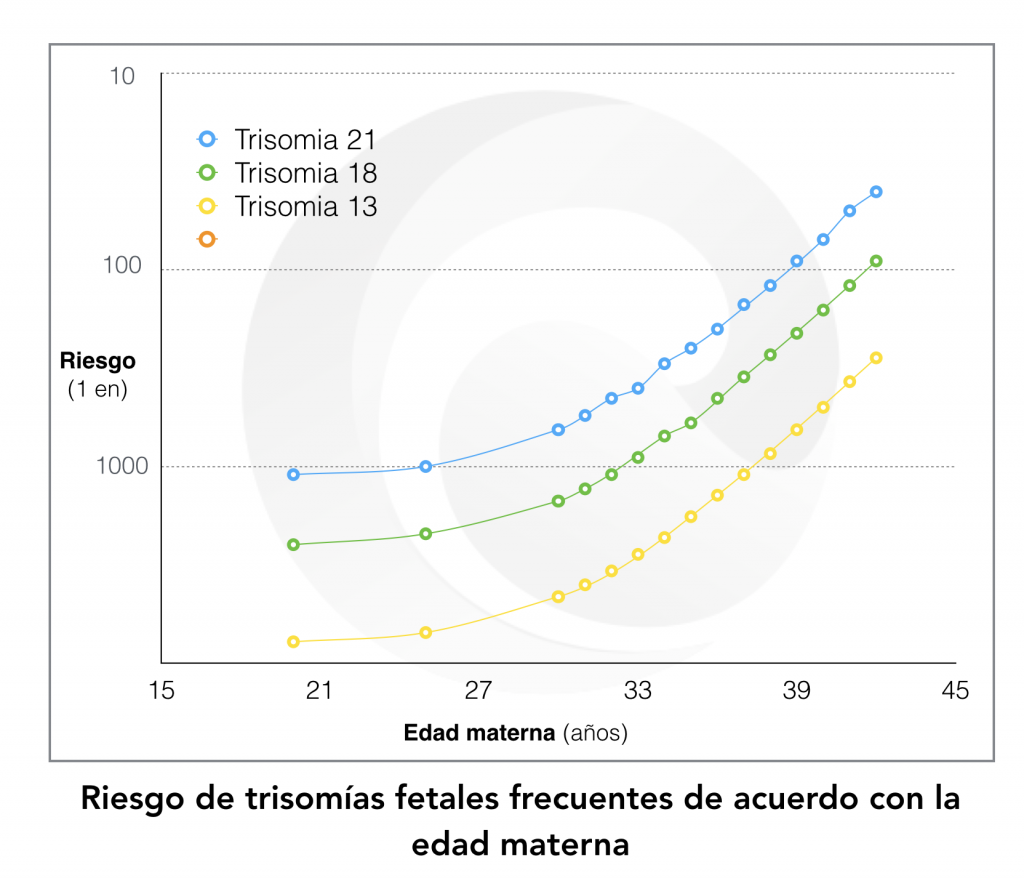
Todas las mujeres, independientemente de su edad, tienen un determinado riesgo o probabilidad de tener un bebé con una trisomía. Esta probabilidad aumenta con la edad materna y con la presencia de determinados signos o ¨marcadores¨ evaluables en la ecografía y en la sangre de la embarazada entre las 11 y 13 semanas.
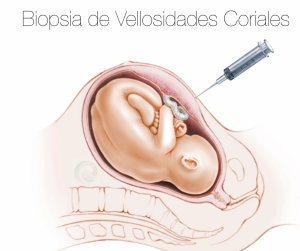
La única forma de diagnosticar prenatalmente si un bebé tiene una enfermedad cromosómica consiste en obtener una muestra de la placenta o del líquido amniítico a través de una punción o prueba invasiva (biopsia corial o� amniocentesis, respectivamente ) con la intención de evaluar en el microscopio el número y la estructura general de los cromosomas. Estas pruebas acarrean un pequeño riesgo (actualmente del orden de 1:500) de pérdida del embarazo, por lo que si bien están disponibles para todas nuestras pacientes, sólo las recomendamos en aquellas mujeres con un riesgo alto (mayor a 1: 100).
Para saber en qué caso debería considerarse la realización una prueba invasiva, ofrecemos a todas nuestras pacientes una prueba que se llama� screening o cribado combinado. Esta prueba tiene 3 componentes:
1. Bioquímica sérica: Es un análisis de sangre que se realiza entre las 9-13 semanas para medir la concentración en la sangre materna de dos hormonas que produce la placenta (PAPP-A y free beta-HCG). Este análisis lo solicita el obstetra� de cabecera en la primera consulta y lo ideal es hacerlo antes de las 12 semanas.
2. Ecografía especializada:� Entre las 11-13 semanas realizamos una ecografía especializada para revisar en detalle la anatomía temprana del bebé. Al llegar le hacemos varias preguntas relacionadas con su salud y el embarazo que nos permiten saber si existe un riesgo aumentado para distintos problemas del embarazo. También le tomamos la presión en ambos brazos y le explicamos los objetivos de la ecografía. Durante la ecografía mediremos al bebé y examinaremos detalladamente algunas características llamadas ¨marcadores¨ (como el grosor de la� translucencia nucal, la presencia del� hueso nasal, el flujo sanguíneo en la válvula derecha del corazón y en una vena del hígado fetal llamado� ductus venoso) cuya presencia o ausencia modifican la probabilidad de que el bebé tenga una enfermedad cromosómica. Si encontramos alguna malformación, le explicaremos en el momento cuál es y qué significa para la salud del bebé.
3. Cálculo de riesgo y asesoramiento:
Una vez terminada la ecografía, el médico fetal ingresará todos estos datos en la computadora y utilizando un software especialmente diseñado por la� Fetal Medicine Foundation, calculará su probabilidad personal (¨riesgo ajustado) de que el bebé tenga una de las tres trisomías más frecuentes y de algunos problemas relacionados con el funcionamiento de la placenta (ver “disfunción placentaria”).
Este método de screening es capaz de detectar cerca del� 93% de los bebés con problemas cromosómicos y� 80% de las pacientes con alto riesgo de disfunción placentaria.
El 90% de nuestras pacientes recibirán un riesgo ajustado menor a 1:1.000 (grupo que consideramos como “bajo riesgo“) y un 7% adicional tendrá un riesgo entre 1:101 y 1:1.000 (“riesgo intermedio“).
La gran mayoría de las pacientes en el grupo de bajo riesgo optarán por evitar estudio genéticos adicionales.
En el grupo de riesgo intermedio, algunas pacientes realizarán una� prueba de ADN fetal� en sangre materna� (ver mas abajo), pero la mayoría no realizará estudios adicionales.
Tres de cada 100 mujeres que realizan el screening combinado obtendrán un riesgo ajustado mayor a 1:100 (“alto riesgo“). En muchos de estos casos, el bebé tendrá una translucencia nucal muy aumentada y/o un análisis de sangre con valores hormonales anormalmente altos o bajos. Ante este escenario, un gran porcentaje de las pacientes querrán saber si estos resultados se relacionan con la presencia de una enfermedad cromosómica en el bebé, ya que las pruebas de screening sólo informan riesgos, pero no brindan un diagnóstico definitivo. La única forma de saber fehacientemente si el feto está afectado por una enfermedad cromosómicas es mediante una prueba invasiva de diagnóstico prenatal (“punción”).
Saber si su bebé presenta una enfermedad cromosómica puede ser beneficioso para Ud y su bebé, ya que permite planear un cuidado personalizado y multidisciplinario enfocado a la detección temprana de complicaciones específicas. En algunos casos, permite decidir el mejor lugar y momento para el nacimiento. Asimismo, ayuda a que la familia y los médicos se preparen para la llegada de un bebé que puede tener necesidades especiales.
Además de informarnos sobre el riesgo de enfermedades cromosómicas, la evaluación detallada del bebé entre las 11-13 semanas también nos permite identificar si el bebé tienen un riesgo aumentado de cardiopatías congénitas y síndromes genéticos.
Dada la importancia de esta ecografía, su implementación es� universal en los países desarrollados y sólo debe ser realizada por médicos cuya competencia haya sido certificada por instituciones internacionales como la Fetal Medicine Foundation. Puede consultarse la lista de operadores certificados y auditados en www.courses.fetalmedicine.com/lists/specialist. Nuestro centro es el único centro de Argentina que participa como Auditor Internacional del� Programa de Screening del Primer Trimestre de la� Fetal Medicine Foundation.
PRUEBAS DE ADN FETAL EN SANGRE MATERNA
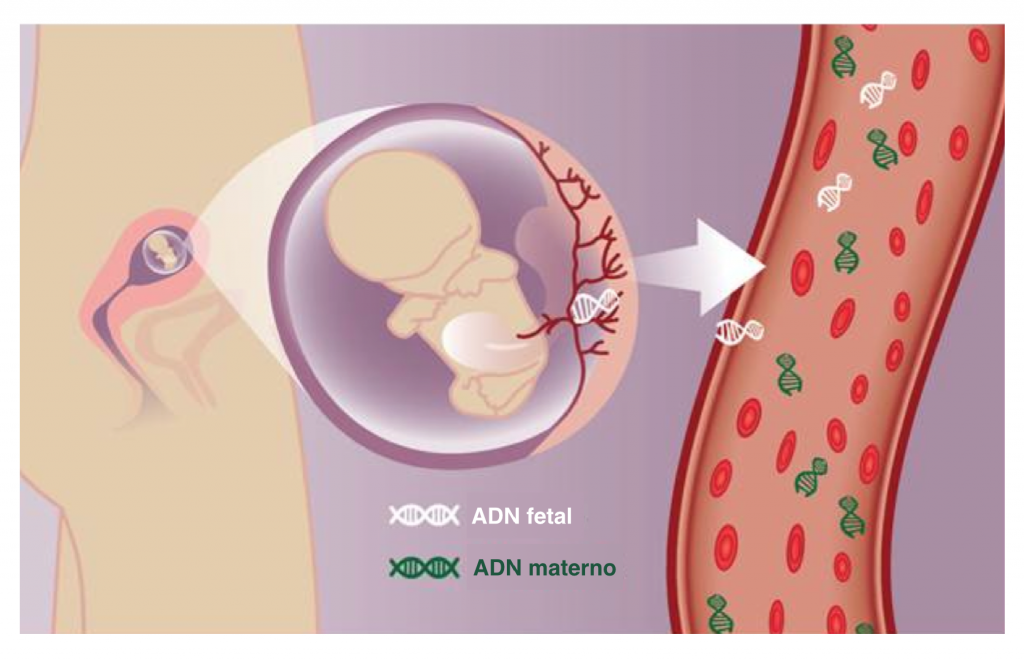
Estos estudios están disponibles en nuestro país desde el año 2013. Consisten en un análisis de sangre en el que se estudia si existe una mayor proporción de material genético perteneciente a los cromosomas 21, 18 y 13, que hagan pensar en la presencia de una trisomía (como dijimos anteriormente, en estas enfermedades hay un cromosoma extra en cada célula del bebé). También son capaces de estudiar otras enfermedades relacionadas con los cromosomas sexuales y más recientemente un grupo de desórdenes menos frecuentes llamados “microdeleciones”, en los que existe una pequeña pérdida de material genético.
Estas pruebas son muy precisas, llegando a tasas de detección mayores del 99% para trisomía 21 y entre el 90-97% para las otras dos trisomías. Tienen como principal ventaja no ser invasivas (requieren sólo una extracción de sangre) y por lo tanto no se asocian a riesgos para el embarazo, sin embargo, cuando el resultado es positivo, es� indispensable confirmarlo mediante una punción debido a que pueden existir falsos positivos. Suelen ser estudios costosos no cubiertos por las coberturas de salud nacionales y requieren el envío de sangre a laboratorios de alta tecnología situados en Estados Unidos.
Las pacientes interesadas en realizar este estudio deben tener primero una consulta de asesoramiento sobre los alcances y limitaciones de este test en la� Unidad de Medicina Fetal. Los resultados están disponibles en 10 días. El informe se entrega en persona en una consulta de devolución especializada.
Los estudios de ADN fetal� no reemplazan a la E1, debido a que no son capaces de fechar el embarazo, diagnosticar malformaciones fetales severas ni identificar a las pacientes con alto riesgo de disfunción placentaria.
PRUEBAS INVASIVAS
Las pacientes que deciden realizarse una punción como consecuencia de un screening de alto riesgo o el hallazgo de una anomalía fetal, podrán tener la misma en general dentro de la siguiente semana en nuestra Unidad.
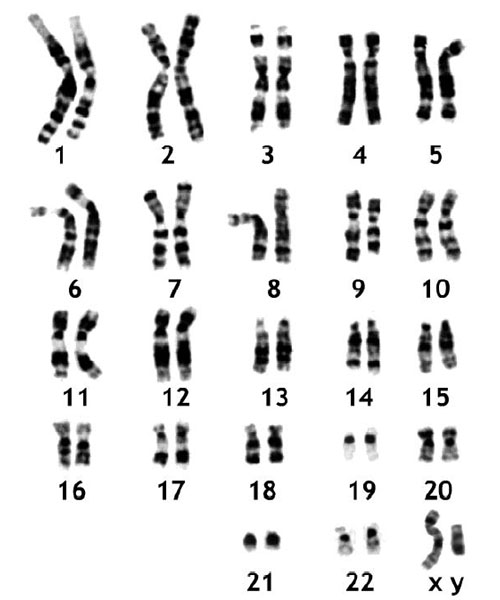
El resultado (cariotipo fetal) está disponible en 10 días hábiles cuando la muestra es placentaria y en 20 días hábiles cuando la muestra es líquido amniótico. El médico que realizó el estudio citará a la familia para discutir los resultados en persona. En caso de que se confirme la presencia de una enfermedad cromosómica, el caso será seguido de cerca por un equipo de profesionales especializados en cuidados perinatales de alta complejidad. En algunos casos se recomienda realizar estudios genéticos mas complejos (microrrays) capaces de identificar cambios submicroscópicos en el material genético (microdeleciones o microduplicaciones). Algunas enfermedades genéticas como la fibrosis quística sólo pueden ser diagnosticadas en el feto mediante estudios más complejos como la secuenciación génica.
PRIMERA CONSULTA DESPUES DE LAS 14 SEMANAS
A aquellas mujeres que tengan su primera ecografía después de las 14 semanas, les ofreceremos realizar una prueba de ADN fetal en sangre materna y/o una ecografía morfológica detallada en el segundo trimestre (E2) ya que en ese caso ya no es posible realizar un cálculo de riesgo ajustado basado en el screening combinado.
TRANSLUCENCIA NUCAL SEVERAMENTE AUMENTADA
Independientemente del riesgo obtenido y del resultado del cariotipo, si el bebé presenta una translucencia nucal muy aumentada (mayor o igual a 3.5mm), se citará a la paciente para un control adicional en semana 16 y el caso tendrá un seguimiento especial por el equipo perinatal.
Preguntas frecuentes:
¿Un screening combinado de bajo riesgo� descarta la presencia de síndrome de Down en el bebe?
No. Las pruebas de screening no son capaces de descartar completamente la presencia de enfermedades cromosómicas sino que ayudan a los padres a decidir la necesidad de realizarse estudios genéticos adicionales. Algunos bebés con enfermedades cromosómicas pueden ser identificados más tarde, en la ecografía del segundo trimestre (“E2“) o del tercer trimestre (“E3”). Un pequeño porcentaje de pacientes puede tener un bebé con una trisomía que no haya sido sospechado prenatalmente en las pruebas de cribado(“bajo riesgo“).
¿La presencia de una translucencia nucal aumentada indica invariablemente que el bebé tiene síndrome de Down?
No siempre. Aproximadamente un 80% de los bebes con síndrome de Down tienen una translucencia nucal aumentada. La mayoría de los fetos con síndrome de Turner, Edwards y Patau también tienen una translucencia nucal aumentada entre las 11 y 13 semanas, en general acompañada de otros defectos mayores. Sin embargo, aproximadamente un 20% de los fetos con translucencias nucales aumentadas tienen una enfermedad cromosómica. Otras razones por las que un feto puede tener una translucencia nucal aumentada son malformaciones tales como las cardiopatías, las displasias esqueléticas y más raramente por anemia fetal severa, infecciones u otras enfermedades genéticas poco frecuentes. Un porcentaje considerable de fetos con translucencias nucales aumentadas son sanos. Es por esto que una translucencia nucal aumentada (sobre todo si su grosor es menor a 3.5mm) debe ser considerada como un� factor de riesgo más que como una� patología.
¿Es� necesario hacerse la punción cuando el riesgo de trisomías es alto?
No. Debido a que los procedimientos invasivos se asocian a un pequeño riesgo de pérdida del embarazo, el médico ofrece la opción de realizar este estudio cuando el riesgo es alto pero la decisión es finalmente de los padres y será siempre respetada.
¿Que diferencia hay entre la “TN plus” y el screening combinado?
Ninguna. “TN plus” es un nombre de fantasía con el que se designa en algunos centros al screening combinado de trisomías.
GRAFICOS:
1. Riesgo de trisomías según la edad materna

3. Cariotipo
4. ADN fetal en sangre materna