Hernia diafragmática fetal: un balón milimétrico, una oportunidad gigantesca
En la pantalla del ecógrafo, el equipo médico observa una invasión peligrosa: allí, donde deberían expandirse los pulmones, la imagen revela la presencia del estómago y el bazo. Debido a que el diafragma —ese músculo que funciona como frontera entre el tórax y el abdomen— no ha llegado a cerrarse, los órganos abdominales han migrado hacia arriba, robándole al bebé el espacio necesario para que su sistema respiratorio termine de formarse. Aunque infrecuente, esta escena suele revelarse en la ecografía morfológica de las 22 semanas, estudio clave del segundo trimestre en el que se revisa con detalle la anatomía del feto. En algunos casos puede sospecharse incluso antes; en otros, más leves, el hallazgo aparece más adelante. El mayor problema no es el orificio en sí, sino sus consecuencias: comprimidos durante meses, los pulmones no alcanzarán el tamaño ni la madurez necesarios para que el bebé sostenga la respiración cuando nazca.
Se trata de una hernia diafragmática congénita, una malformación rara que afecta aproximadamente a uno de cada 2.500 a 4.000 embarazos. “Una vez detectada, el foco se centra en estimar cuánto pulmón logró desarrollarse”, cuenta la doctora Juliana Moren, jefa de la Unidad de Medicina Fetal del Hospital Universitario Austral, sobre los primeros pasos. Para eso, explica la experta, se realizan mediciones específicas del tejido pulmonar remanente y se lo compara con lo que debería tener a esa edad gestacional; a ese cálculo se suman estudios por resonancia y una evaluación crítica: qué órganos han cruzado el diafragma.
A través de esa apertura pueden desplazarse el intestino, el estómago, e incluso el bazo y el hígado. Y es la posición de este último uno de los factores que más inclina la balanza hacia la mayor complejidad. Si el hígado permanece en su lugar, el pronóstico suele ser más alentador. Pero si ha subido al tórax, el escenario cambia: al ser un órgano sólido, grande y mucho más denso, ejerce una presión tal que deja al pulmón con un margen de crecimiento mínimo. “Esta es la razón por la cual las hernias izquierdas —el 85 % de los casos— suelen tener mejor evolución que las derechas, donde el ascenso hepático es casi inevitable y el compromiso pulmonar, mucho más grave”, advierte la profesional.
Con todos estos parámetros, los casos se clasifican en leves, moderados o severos. En los primeros, la evolución suele ser muy favorable. En los últimos, en cambio, la supervivencia desciende de manera significativa si no se planifica una estrategia específica. Es en ese punto donde la medicina fetal empieza a pensar en intervenir antes de que el niño nazca.
Cambiar el pronóstico desde el útero
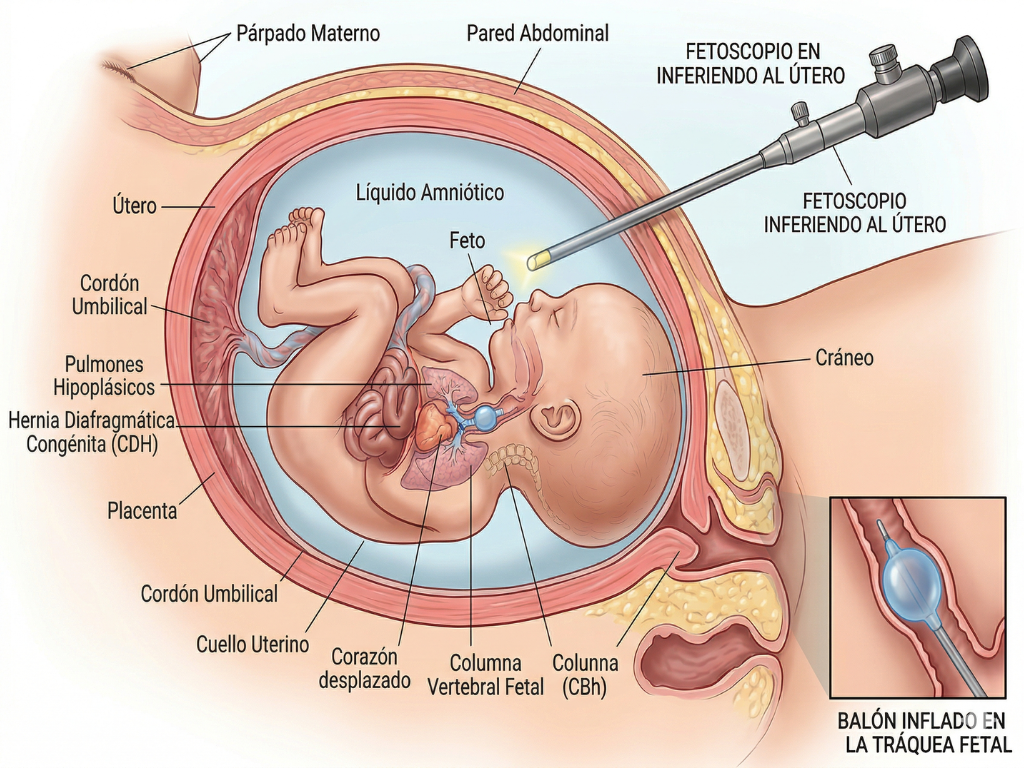
“Cuando vemos una hernia severa sabemos que, sin el abordaje adecuado, la supervivencia suele ser muy, pero muy baja”, subraya la doctora Moren. El objetivo es que gane tejido pulmonar antes del parto y, de esta manera, ofrecerle al recién nacido una mejor posibilidad de adaptación. La intervención, por cierto, se llama FETO (por sus siglas en inglés, Fetal Endoscopic Tracheal Occlusion) y su lógica es tan sofisticada como disruptiva: no busca cerrar el defecto anatómico en el útero —eso se hará tras el nacimiento—, sino “engañar” a la biología para forzar el crecimiento de los pulmones.
El procedimiento se programa idealmente entre las semanas 26 y 29 de gestación. Mediante una fetoscopía guiada por cámara y ecografía simultáneamente, el equipo introduce una cánula milimétrica hasta alcanzar la tráquea fetal y coloca allí un pequeño balón de látex, de apenas 5 a 6 milímetros de diámetro, que se infla con 0,5 mililitros de solución.
“Al obstruir la tráquea, el líquido que el pulmón fetal produce de manera constante queda retenido”, detalla la especialista. Ese aumento de presión interna favorece la expansión del tejido pulmonar desde el centro del tórax hacia afuera, mejorando el espacio funcional disponible. Es, en términos simples, ganar volumen y madurez antes de que el recién nacido deba enfrentarse al aire exterior.
El balón permanece colocado varias semanas y se retira alrededor de la semana 34, también mediante fetoscopía. Ese paso es crucial: si el trabajo de parto comenzara con el dispositivo aún colocado, sería necesario realizar un procedimiento especial para asegurar la vía aérea antes de completar el nacimiento. Por eso, tras la intervención, el seguimiento es estrecho y la planificación del parto se vuelve parte del tratamiento.
Sin embargo, la cirugía prenatal es solo el primer paso de una logística compleja. La planificación culmina en una recepción inmediata del bebé en cuidados intensivos neonatales, donde herramientas como el ECMO —oxigenación por membrana extracorpórea, un sistema que funciona como un pulmón artificial externo— pueden resultar vitales para estabilizarlo hasta que llegue el momento de la reparación quirúrgica definitiva de la hernia diafragmática.

Mucho más que una técnica
“La diferencia no está solo en colocar el balón —una operación que solo dos instituciones en todo el país llevamos a cabo—, sino en todo lo que sucede antes y después”, enfatiza la doctora Moren. Desde el diagnóstico, el caso se discute en un equipo interdisciplinario que integra, entre otros, Medicina Fetal, Neonatología y Cirugía infantil y, que además de acompañar cada paso del embarazo, programa el parto con precisión suiza.
De allí que, de cara a esta patología, el lugar de nacimiento sea determinante: resulta cuando menos crítico que ocurra en un centro preparado específicamente para manejar hipoplasia pulmonar. “La ventilación del recién nacido requiere parámetros ajustados; en los cuadros más comprometidos, el ECMO puede sostener la oxigenación mientras el pulmón termina de adaptarse”, detalla la experta.
En cuanto a la reparación del defecto diafragmático, se realiza habitualmente dentro de la primera semana de vida, una vez que el bebé logra estabilidad respiratoria. En el Hospital Universitario Austral, el equipo quirúrgico utiliza una técnica de vanguardia, propia, que emplea músculo de la pared abdominal del propio niño en lugar de mallas sintéticas, lo que permite que la reconstrucción acompañe su crecimiento y reduce la necesidad de reintervenciones futuras.
Más allá de los milímetros del balón o de la sofisticación técnica, existe un componente menos visible que sostiene cada decisión frente a esta patología: la confianza. La doctora Moren recuerda a una familia que llegó desolada después de escuchar en otros centros que el riesgo de muerte de su bebé rozaba el 90 %. “Las estadísticas orientan, pero no determinan el destino”, les dijo entonces. “Mientras haya una posibilidad, nosotros creemos que hay 100 % de esperanza”. Esa madre se aferró a esas palabras durante el tratamiento. Hoy su hija cumplió los dos años.