El Servicio de Ortopedia y Traumatología Infantil del Hospital Universitario Austral (HUA) es parte integrante del Servicio de Ortopedia y Traumatología y trabaja en forma conjunta con el Servicio de Pediatría y Neonatología.
La patología ortopédica que se presenta en un paciente pediátrico es totalmente distinta a la de un adulto. Partimos de la premisa de que un niño no es un adulto chico, este se encuentra en una etapa de desarrollo y crecimiento constante. En este sentido, presenta patologías que no existen en la edad adulta y que tienen que ser tratadas muchas veces en forma interdisciplinaria.
El Servicio está conformado por médicos de vasta experiencia y aborda todas las subespecialidades de la especialidad:
- Malformaciones congénitas de miembro inferior y superior (pie equino varo, sinostosis, agenesias, sindactilias, etc).
- Ortopedia oncológica.
- Trauma.
- Discrepancias y desejes.
- Infecciones musculoesqueleticas.
- Neuroortopedia.
- Ortopedia general (pie plano, alteraciones de los miembros fisiológica, displasia de cadera,etc).
- Patología espinal.
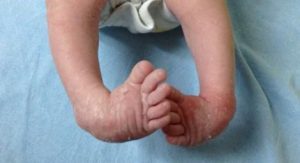
¿Qué es el Pie Bot?
Es la deformidad musculoesquelética más frecuente que involucra la pierna, el tobillo y el pie. Ocurre en promedio 1 de cada 1000 bebes y su causa es multifactorial.
Hay diferentes tipos de pie bot (Pie Equino Varo-PEV), que van a variar en su rigidez, pronóstico y su asociación o no a otras patologías.
El pie bot bien tratado por un profesional experto en el área, tendrá una función normal, será plantigrado, indoloro y utilizará calzado adecuado. El niño será capaz de vivir una vida completamente normal y activa.
El tratamiento de elección en el mundo, es el «Método de Ponseti», creado por el Dr. Ignacio Ponseti en el Hospital de la Universidad de Iowa.
¡EMPEZAMOS EL TRATAMIENTO! ¿EN QUÉ CONSISTE EL MÉTODO DE PONSETI?
El método contiene cuatro pasos:
-Manipulación
-Enyesado
-Tenotomía del tendón aquiliano
-Férula
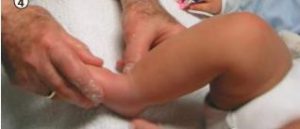
Manipulación
Suave masaje que se realiza previo a la colocación del yeso y permite ir colocando al pie en su lugar correcto en forma progresiva. Se realiza por 3-5 minutos.
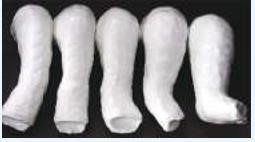
Enyesado
Se realiza luego de la manipulación. Llega desde los dedos hasta la ingle. Se cambia el mismo en un promedio de 5-7 días y normalmente se requieren entre 4-6 yesos para alcanzar la corrección previo a la tenotomía.
El yeso se retirará en consultorio o en domicilio si el paciente está cercano al centro de atención y justo antes de concurrir. No antes. Puede transcurrir aproximadamente 1 hora entre el retiro del yeso y la nueva colocación, no mas tiempo.
Para retirarlo, poner en la bañera al niño por 15 a 20 minutos y luego ir retirando las vendas desenrrollandolas en sentido contraria a su colocación.
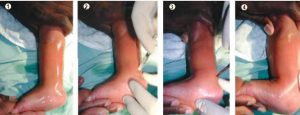
Tenotomía
Luego de último yeso, se realiza el corte del tendón de aquiles , con una incisión de aproximadamente 1 cm, para conseguir la corrección final.
La misma se puede realizar en consultorio con anestesia local o en quirófano, dependiendo de varios factores inherentes al paciente, al medio y al cirujano.
Luego se coloca un yeso en máxima corrección y se mantendrá durante 2-3 semanas dependiendo la edad del paciente.
Férula
Para mantener la corrección obtenida luego de retirar el yeso se coloca una “férula de abducción” que deberá usar hasta los 4 años de edad.
Lo más común consiste en zapatos con punta abierta, borde recto, que extienden hasta el tobillo y que son atadas a los extremos de una barra ajustable de a aluminio. La distancia entre los talones de los zapatos es igual al ancho de los hombros del niño.
El zapato del pie bot está girado 60 a 70 grados y el del pie normal (si el niño tiene solamente un pie bot) 30 a 40 grados.
Se lleva la férula 23 horas cada día por 3 meses al mínimo y, después, durante la noche y las siestas por 3 a 4 años.
Durante la primera y segunda noche de levantar la férula, el bebé puede estar incomodo; Después de la segunda noche, el bebé habrá adaptado a la férula.
Cuando no es necesario llevarla, se puede llevar zapatos normales.
LA FERULA DE ABDUCCION, QUE ES EL UNICO MÉTODO DE IMPEDIR LA RECIDIVA, ES EFICAZ EN 95% DE LOS PACIENTES CUANDO ES USADO COMO SE DESCRIBIÓ ANTERIORMENTE.
Consejos para el uso de la férula
¡La férula no es dolorosa, sino que es algo diferente y nuevo para el niño!
Los niños toleran la férula mucho mejor si se convierte en rutina su uso. Durante los 3 o 4 años de uso en las noches y los sueñecitos, póngale la férula cada vez que el niño va a su sitio de dormir. De esta manera el niño entenderá que en este tiempo del día, tiene que usar la férula. El niño la tolerará mejor si el uso de la férula es un “parte de su vida”.
No use lociones de piel en zonas enrojecidas, “un poco de enrojecimiento es normal, ampollas intensas y dolorosas no”, y se producen por que la férula puede estar floja, ajústela, también ajuste periódicamente los tornillos de la barra.
Informe a su doctor si nota
- Durante la primeras 2 noches del primer yeso el bebe puede estar molesto, lo que se traduce en llantos intermitentes y le puede dificultar dormir.
- Si los dedos se ponen blancos: no llega la circulación. Ponga el pie para abajo.
- Si los dedos se ponen azules: llega la circulación pero no regresa. Eleve el pie del bebé. Los dedos del pie deben ser rosados y al apretar su punta se ponen blancos pero luego de 2-3¨deben volver a su color original.
- Si los dedos ya no los visualiza en el exterior como antes, es decir, se corrieron hacia adentro. Esto significa que el yeso se esta deslizando y debe retirarse el mismo.
- Mal olor en el yeso.
- Piel rojiza o irritada en los bordes del yeso.
- Hincahazón de la parte visible de los dedos.
“Puede existir la posibilidad de que esta deformidad regrese y haya que iniciar nuevamente el tratamiento, es por ello que el papel de los padres es fundamental en el cumplimiento estricto del tratamiento y en el compromiso con la salud de su hijo y el profesional experto que le realizará el seguimiento”.
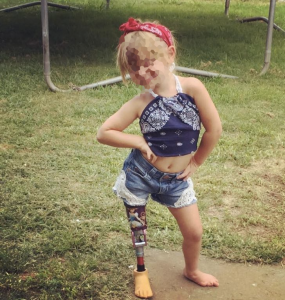
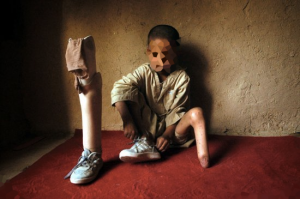
Tratamiento Protésico en pacientes amputados pediátricos
Equipo Multidisciplinario de Equipamiento Protésico Pediátrico Argentino:
Dr. Mauricio García Lizziero, Dr. Ernesto Varone y Dr. Miguel Paz.
Los niños con deficiencias congénitas de extremidades, se sienten distintos a sus compañeros.
Deben cambiar mucho física y emocionalmente para adaptarse a cambios corporales tan importantes como éstos.
ETIOLOGíA:
Las amputaciones se pueden dar por distintas etiologías; éstas pueden ser de causa CONGÉNITA, es la forma que con mayor frecuencia se presenta en niños:
- 34% Vasculares
- 30% mutaciones genéticas
- 4% agentes medioambientales
- 32% desconocido
o bien pueden ser ADQUIRIDAS: TRAUMÁTICAS (accidentes en vía publica, automovilísticos, etc…) o por ENFERMEDADES.
OBJETIVO:
La colocación y uso de prótesis en forma temprana persigue los siguientes objetivos:
- Restaurar funcionalidad.
- Contribuir desarrollo psicomotriz.
- Integrar prótesis al esquema corporal.
- Reinstaurar imagen y centro de gravedad.
- Evitar mecanismos de compensación.
- Evitar actitudes posturales anómalas.
- Integración al medio familiar, escolar y social.
CONSIDERACIONES:
Cuando tratamos con niños hay consideraciones, algunas a nuestro favor y otras no, que son muy importantes, y que debemos tener en cuenta a la hora del equipamiento.
Los niños tienen mayor capacidad de aprendizaje, trabajo y colaboración, tienen distinta forma de vivir la amputación, menor período de adaptación, actitud desinteresada y es crucial la actitud de los padres.
| Niño | Adulto |
| Crecimiento | Estático-involución |
| Dependiente | Independiente |
| No entrenado | Entrenado |
| No responsable | Responsable |
| Inmaduro | Maduro |
| Buen estado circulatorio y de tejidos | Estado circulatorio y de tejidos blandos variable |
| Facilidad adaptarse a nuevas situaciones | Menor capacidad adaptarse a nuevas situaciones |
En la tabla siguiente se representan las diferencias.
PROCESO DE PROTETIZACIÓN
El proceso de protetización debe contener medidas especificas de rehabilitación, concebir distintas etapas evolutivas para tratar de conseguir objetivos propuestos, siempre en forma personalizada. Para lograr estos objetivos, debemos contar con un equipo multidiciplinario pediatrico y un excelente soporte familiar.
Equipo Multidiciplinario Pediatrico, compuesto por:
- Traumatólogo Infantil
- Fisiatra Infantil
- Terapista Ocupacional
- Fisioterapeuta
- Bio ingeniero
- Técnico protésico
SOPORTE FAMILIAR
- La Prótesis debe ser aceptada por la familia.
- Colaboración de otros padres.
- Asociaciones de pacientes para colaboración, información y ayuda entre familias.
Los padres tendrán que tomar muchas decisiones:
- Las cirugías
- La rehabilitación,
- La prótesis,
- Los hobbies,
- Las actividades atléticas, educación física y colonias de vacaciones de su hijo.
“Igual sus hijos casi siempre los criticarán y echarán la culpa!”
De adultos, se alegrarán de que sus padres les impusieran retos. Se lamentarán más de lo que sus padres NO les permitieron hacer para protegerlos de bromas, fracasos y enfrentamiento…Protegerlos demasiado puede hacer que estén menos capacitados cuando sean adultos.
EDAD DE COLOCACIóN
La edad ideal de colocación es cuando dejan de gatear y empiezan a caminar (aproximadamente a los 10 meses.)
En casos bilaterales se puede esperar unos meses más.


BENEFICIOS PROTETIZACIóN TEMPRANA
- Mejora el desarrollo psicomotor.
- Rápida Integración al esquema corporal.
- Disminuye el rechazo.
- Mejora la marcha.
- Positiviza la imagen de la prótesis.
- Prepara para avances tecnológicos futuros.
- Inicialmente la prótesis puede excluir rodilla articulada, para conseguir inicialmente una prótesis mas simple, ligera y estable.
ACEPTACIÓN
Hoy en día, muchos adolescentes se sienten menos incómodos con su dismetría gracias a las prótesis de alta tecnología, que no sólo han mejorado su estética, sino que en la actualidad encontramos prótesis que reemplazan la función, rompiendo con el paradigma de hacer una prótesis que copie exactamente el miembro perdido. Siempre es mejor la aceptación cuanto mejor es la función y la apariencia estética.
FACTORES DIFERENCIADORES
Edad:
0-10 años. Las causas son Congénitas en su mayoría y rara vez Traumática y Tumoral.
10-20 años. Las causas mas frecuentes sonTraumática y Tumoral.
Dentro de los Factores diferenciados Traumáticos, podemos tener: otros traumatismos, lesiones nerviosos, perdida de sustancia, dolor.
Los Factores diferenciadores Oncológicos a tener en cuenta son: Otros tratamientos, complicaciones, Tratamientos coadyuvantes. Quimioterapia. Radioterapia. Síndrome de dolor fantasma. Incertidumbres sobre el pronóstico.
VALORACIÓN PREPROTÉSICA.
- Indicación de amputación
- Nivel de amputación.
- Momento de la amputación.
- Identificar factores desfavorecedores de la recuperación funcional: musculoesqueléticos, neuroló
- Valoración de la familia.
- Programar terapias.
CUIDADOS POSTOPERATORIOS
- Favorecer cicatrización del muñón.
- Control del dolor.
- Preparación del muñón para la pró
- Favorecer independencia sin pró
- Información sobre el proceso: Padres/niñ
- Apoyo psicosocial: Trabajo social.
FASE DE PRESCRIPCIÓN PROTÉSICA
Hay varios factores a tener en cuenta al momento de la prescripción, entre ellos:
- Tipo de prótesis.
- Ventajas y desventajas.
- Estado de salud de base del niño.
- Nivel de amputación.
- Etiología.
- Estado del muñón y del miembro.
- Familia del paciente y su entorno.
- Nivel socio económico y cultural.
FASE DE CHEQUEO DE LA PROTESIS
- Fabricación y entrega.
- Ver si se ajusta a la prescripción.
- Controlar colocación y adaptación a la misma.
- Características de los componentes con que fue fabricada.
- Aceptación por parte del niño y grado de satisfacción.
COMPLICACIONES
Dolor fantasma:
- Mucho menos frecuente en los niños que en adultos.
- Aparece sobre todo en lesiones tumorales 40-50%, no tanto así en postraumaticos.
- La Incidencia aumenta con la Quimioterapia.
- La Protetización temprana disminuye la duración.
Sobrecrecimiento óseo:
- Es mas Frecuente en amputaciones transdiafisarias.
- Las Modificaciones del encaje y almohadillas dístales suelen ser remedios temporales y suelen precisar remodelado quirúrgico.
- Mejora cuando se alcanza la madurez esquelética
Otras complicaciones:
Edema crónico del muñón, crecimiento en grosor en región proximal del muñón, pérdida de contacto total distal, extravasación de líquido a tejido intersticial, cambios hiperplásicos en la piel, espículas óseas de la porción distal del muñón, muñón doloroso e inflamado: bursitis distal. Por último Intolerancia al uso de la prótesis.
CONCLUSIONES
Como conclusiones podemos decir que es importante el equipamiento temprano y personalizado. Debemos tener en cuenta las etapas del desarrollo del niño, conocer las diferentes prótesis del mercado.
Dar Información: al niño, a la familia y la comunidad.
Organizar: Grupos con similares problemáticas y armar: Equipo multidisciplinario, realizar estudios multicéntricos a largo plazo y mayor investigación.
Por último podemos decir que los niños que han perdido extremidades son algunas de las personas más increíbles que hemos conocido en mi vida. Siempre nos impresiona comprobar su nivel de confianza y de éxito.
Experimentar cambios físicos y emocionales parecen necesarios para sacar lo mejor de los niños.
Como escribió Albert Camus: “En lo profundo del invierno, finalmente aprendí que dentro de mí existe un verano invencible”.
Misión, Visión y Valores del Servicio
Este proyecto de trabajo para el Servicio de Ortopedia y Traumatología Infantil tiene objetivos que sugieren modificaciones y mejoras. Ninguno de ellos es utópico o irreal. Todos se basan en normas éticas y austeras que sirven para construir algo diferente: para organizar planificando, para crear un nuevo escalón en un Servicio del Hospital que debe conservar su liderazgo de opinión. Es posible que alguno de ellos sea difícil de lograr, sin embargo ninguno de ellos constituye una realidad virtual. No hay un solo párrafo de este proyecto que excluya la mística del trabajo ni de las ideas.
Cada uno de sus ítems se aferra a mejorar la calidad de la relación del médico para con el niño enfermo y su familia. Por ello, todos los cambios deberán ser monitoreados interna y externamente para ser modificados por sus resultados parciales o finales. Sin duda, desde que existe la Ortopedia Infantil como especialidad, algo cambió en la Pediatría de nuestro país.
Algunos cambios fueron éticos, otros fueron docentes, otros de aporte de ideas, otros científicos o técnicos. Las transformaciones esenciales, las básicas, fueron aportadas por el trabajo en grupo, de todos y de cada uno de los miembros de los distintos Servicios de Ortopedia Infantil que comenzaron a formarse. La intención última de este proyecto es la de cambiar en algo lo probado y establecido para lograr la excelencia en la atención.
VALORES:
Excelencia, honestidad, humildad, respeto, compasión, amabilidad, integridad, ecuanimidad, disciplina, responsabilidad, autonomía.
Estructura de Recursos humanos
Jefe de Servicio: Dr. Miguel Paz.
Consultor: Dr. Francisco Javier Lucero Saa.
Médicos staff del servicio:
Dr. Juan Pablo Albarracín.
Dr. Raúl Bisbal.
Dr. Mauricio García Lizziero.
Dr. Ernesto Varone.
Actividad Docente e Investigacion
Además de su labor asistencial, el equipo realiza una intensa tarea académica. Esto se refleja en la actividad docente universitaria, en la actividad de posgrado y en la de investigación, así como en sus relaciones con el exterior y como en los congresos y simposios.
El Servicio cuenta con referentes de excelencia académica y científica en la especialidad.
Actividad docente semanal del Servicio:
- Implementación de un Ateneo semanal de casos problema.
- Ateneos semanales de pacientes, radiografías e instrumental con presentación de los pacientes.
- Ateneo prequirúrgico de planificación de horario, prioridad, técnica e instrumental (sin paciente).
- Control de los pacientes internados por el médico a cargo.
- Ateneo científico bibliográfico con discusión de trabajos y propuestas.
- Reuniones de planificación de actividades de todo el Servicio de Ortopedia.
Investigacion:
Los temas en los que se trabaja actualmente son:
1) Tratamiento incruento de las fracturas supracondíleas en el niño
2) Evaluación de la anteversión femoral como causa de la marcha intrarrotada.
3) Tratamiento del niño con parálisis cerebral (cirugía reconstructiva de los miembros inferiores).
Otros
Publicaciones:
1) XXXVII Congreso Argentino y I Congreso Argentino-Europeo de Ortopedia y Traumatología, Buenos Aires, 3 al 7 de Diciembre de 2000: Osteomielitis y artritis múltiple en niña de 9 años (Póster científico).
2) VI Congreso Mundial de Malformaciones Congénitas, Buenos Aires, Abril de 2004: Sinostosis de 4to y 5to Metacarpiano (Póster científico).
Participacion de Congresos:
1) Pediatric Orthopaedic Society of North America 2001 annual Meeting, 3 al 5 de Mayo, 2001, Cancún, México.
2) Sociedad Latinoamericana de Ortopedia y Traumatología Infantil, Cancún, México, 2 de Mayo de 2001.
3) POSNA Course Complex Foot Deformities in Children, Mayo de 2001, Cancún, México.
4) Cursos y congresos oficiales de la Asociación Argentina de Ortopedia y Traumatología y de la Sociedad de Ortopedia y Traumatología Infantil. Además, los médicos de la Sección participan activamente en la Sociedad Argentina de Ortopedia y Traumatología Infantil.