Qué es
El acné es una enfermedad inflamatoria crónica de la piel que se origina en la glándula pilosebácea, formada por el folículo piloso y la glándula sebácea, encargada de producir sebo para lubricar y proteger la piel.
Cuando se genera más sebo del necesario y el conducto se tapa con células muertas, aparece una obstrucción llamada comedón, la lesión elemental del acné. Si el poro permanece cerrado, se ve como punto blanco; si está abierto, el contenido se oxida y forma el punto negro. Esa obstrucción puede inflamarse y dar lugar a pápulas (granitos rojos), pústulas (con pus) o nódulos profundos, que en los casos severos dejan cicatrices.
Aunque es más frecuente en la adolescencia, cuando los cambios hormonales estimulan la producción de sebo, el acné puede presentarse a cualquier edad. En bebés, suele deberse a hormonas maternas y se resuelve solo; en adultos, a veces se observan reacciones acnéiformes (lesiones que imitan el acné pero sin comedones) por fármacos, cosméticos o fricción sostenida sobre la piel.
Se estima que entre el 80 y 90% de los adolescentes sufrirán algún grado de acné. No suele ser grave, pero puede doler, dejar marcas e impactar en la autoestima.
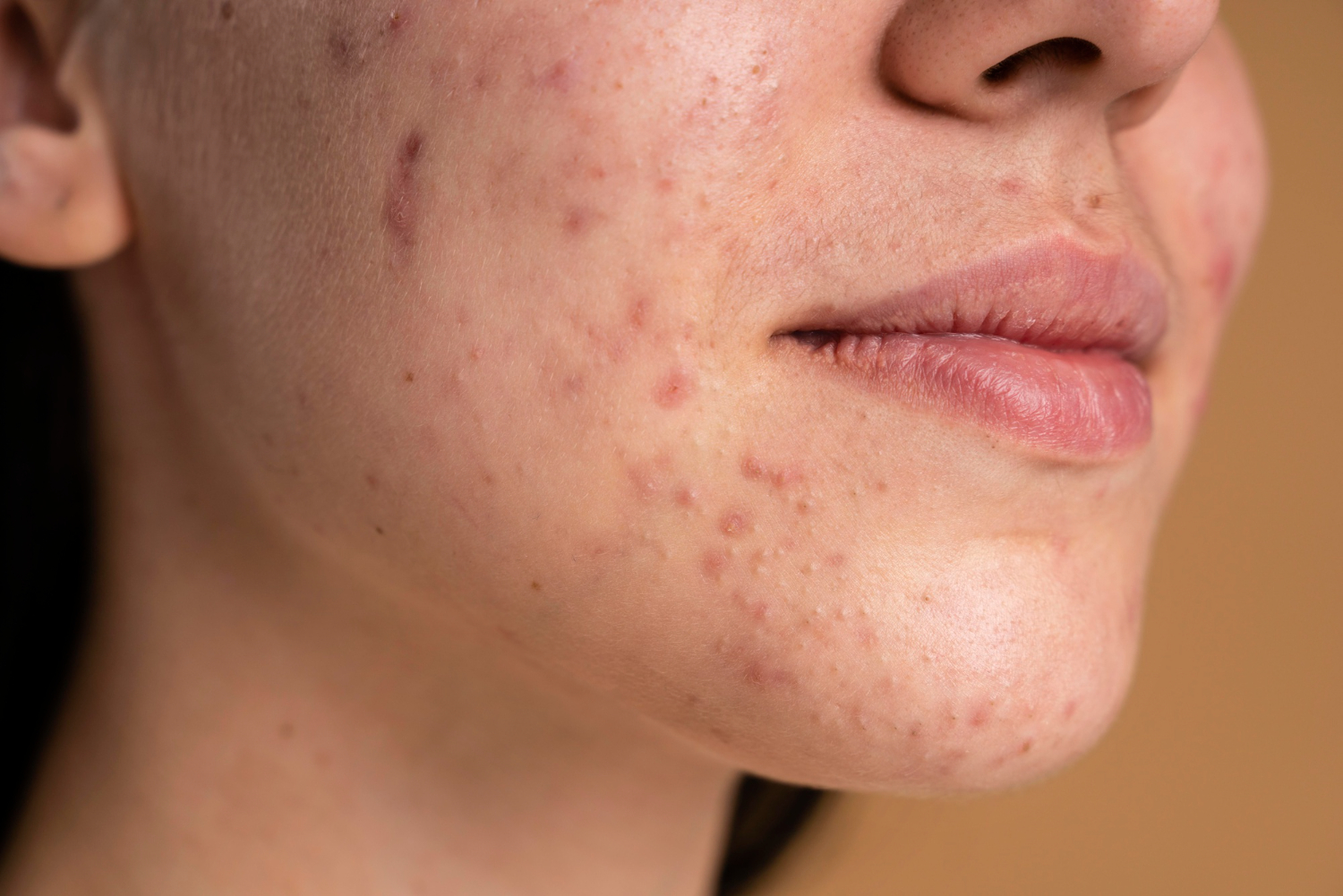
Síntomas
Las manifestaciones del acné varían en tipo y gravedad, pero todas derivan de la inflamación de la glándula pilosebácea. Las lesiones más frecuentes son:
- Puntos blancos y puntos negros (comedones), que marcan el inicio del proceso.
- Pápulas, granitos rojizos y sensibles al tacto.
- Pústulas, granitos con pus.
- Nódulos o quistes, más profundos y dolorosos.
- Enrojecimiento e inflamación en la zona afectada.
- En los casos más severos, dolor, fiebre o molestias articulares.
Las zonas más comprometidas suelen ser el rostro —en especial la frente, la nariz, el mentón y las mejillas—, el pecho, la espalda y los hombros, donde hay mayor concentración de glándulas sebáceas.
Clasificación
El acné se clasifica en leve, moderado o severo, según la cantidad y el tipo de lesiones, y el riesgo de dejar cicatrices. Se considera leve cuando predominan los comedones y hay pocas lesiones inflamatorias. Pasa a moderado cuando se observan más de veinte lesiones, con pápulas y pústulas que pueden extenderse al pecho o la espalda. El acné severo, por su parte, contempla nódulos profundos, dolorosos o interconectados bajo la piel, capaces de fistulizar (abrirse) y dejar cicatrices hundidas o manchas. Aun con pocas lesiones, si son muy inflamatorias o dejan secuelas, el cuadro también se considera severo.
Entre las formas más graves existen variantes poco frecuentes pero más agresivas. El acné conglobata, por ejemplo, afecta sobre todo a adolescentes varones y genera nódulos y quistes grandes, con inflamación profunda y tendencia a dejar cicatrices atróficas. El acné fulminante aparece de forma abrupta con lesiones ulceradas, fiebre y dolor muscular o articular; requiere atención médica inmediata y, en algunos casos, corticoides sistémicos para controlar la inflamación.
En cualquiera de sus formas, el acné puede causar molestias físicas y repercusiones emocionales, especialmente durante la adolescencia.
Causas
El acné tiene un origen multifactorial. Se desconoce por qué algunas personas lo desarrollan y otras no, pero se sabe que existe una predisposición genética: cuando hay antecedentes familiares de acné moderado o severo, el riesgo de padecerlo es mayor. Entre los factores que intervienen en su aparición, se encuentran:
- Exceso de sebo, estimulado por los picos hormonales de la adolescencia o por variaciones hormonales relacionadas con los períodos menstruales, el embarazo o la suspensión de anticonceptivos.
- Acumulación de queratina, que tapa los poros y forma comedones.
- Proliferación de la bacteria Cutibacterium acnes, habitual en la piel, pero más activa cuando hay obstrucción e inflamación.
- Inflamación local de la glándula pilosebácea.
A estos mecanismos se suman factores externos o desencadenantes que pueden agravar el cuadro; por ejemplo:
- Estrés, que potencia la inflamación cutánea.
- Cosméticos o productos capilares con bases grasas o aceitosas.
- Ciertos medicamentos, como esteroides, testosterona o estrógenos, que pueden inducir brotes.
- Ambientes cálidos y húmedos, que aumentan la sudoración y favorecen la obstrucción de los poros.
- Alimentación con alto contenido de azúcares simples, lácteos o harinas refinadas, que alteran el eje intestino-piel.
- Uso de elementos ajustados o de fricción constante, como cascos, vinchas o gorras.
- Exposición solar intensa, que puede ser comedogénica; es decir, favorecer la formación de comedones.
Estos factores se potencian entre sí y explican por qué el acné no se comporta igual en todas las personas.
Diagnóstico
El diagnóstico del acné es clínico y se basa en la observación directa de las lesiones y su distribución. En la mayoría de los casos no se necesitan estudios adicionales, aunque puede haber excepciones; por caso, en mujeres con aumento de vello, alteraciones menstruales o sospecha de síndrome de ovario poliquístico se indican análisis hormonales para descartar otras causas.
El acné debe diferenciarse de otras enfermedades cutáneas que también producen granos o enrojecimiento, como la rosácea o la foliculitis, que no presentan comedones y requieren tratamientos distintos.
Tratamiento
El abordaje del acné es individualizado y depende de la severidad del cuadro y de las preferencias del paciente. Si bien se trata por razones estéticas, es recomendable si el paciente desea evitar cicatrices o molestias.
Las medidas básicas incluyen la limpieza diaria con geles suaves (muchos contienen ácido salicílico, que ayuda a desobstruir los poros), la humectación con productos no comedogénicos y el uso constante de protector solar.
En los casos leves y algunos moderados, suelen ser suficientes los tratamientos tópicos con cremas o geles que contengan antibióticos, retinoides o peróxido de benzoilo. En los cuadros moderados y severos, se añaden tratamientos por vía oral, como antibióticos del grupo de las tetraciclinas o, si hay un componente hormonal, anticonceptivos o espironolactona. Cuando las lesiones son persistentes, tienden a dejar cicatrices o en aquellos casos que no responden a los tratamientos previamente mencionados, puede indicarse isotretinoína, un fármaco muy eficaz y seguro bajo control médico.
Las formas más graves —como el acné conglobata o fulminante— pueden requerir corticoides sistémicos para controlar la inflamación.
Prevención
Adoptar una rutina de cuidado adecuada puede ayudar a prevenir brotes o reducir su intensidad. Se recomienda:
- Lavar el rostro una o dos veces al día con productos suaves y retirar siempre el maquillaje antes de dormir.
- Evitar manipular las lesiones, ya que esto agrava la inflamación y favorece las cicatrices.
- No usar productos bifásicos o grasos sobre la piel.
- Cuidar la exposición solar y realizar limpiezas o peelings solo bajo indicación profesional.
- Usar maquillaje no comedogénico y retirarlo apenas sea posible.
- Llevar una alimentación equilibrada y limitar el consumo de azúcares simples y lácteos, principalmente descremados.
- Evitar esteroides anabólicos y suplementos proteicos, ya que aumenta la síntesis de andróginos y estimula a los queratinocitos.
Complicaciones
Las complicaciones del acné se relacionan principalmente con las cicatrices permanentes y las manchas (más claras u oscuras) que pueden quedar si las lesiones se manipulan o no se tratan a tiempo. También puede afectar el bienestar emocional, en especial durante la adolescencia.
Cuando las cicatrices ya están presentes, existen opciones estéticas para mejorar su apariencia —como peelings, láser, Dermapen, plasma rico en plaquetas o bioestimuladores de colágeno— que ayudan a regenerar la piel, aunque no eliminan por completo las marcas.
Avances y perspectivas
La investigación actual busca no solo controlar los brotes, sino también reducir la inflamación sistémica y mejorar la salud cutánea desde un enfoque integral. Hoy se estudia el rol de los probióticos y de los ácidos grasos omega 3 en la regulación del eje intestino-piel, y se exploran nuevas terapias regenerativas para las cicatrices, basadas en bioestimuladores que promueven la producción natural de colágeno y elastina.
Estos avances apuntan a tratamientos cada vez más personalizados, menos invasivos y con mejores resultados estéticos.
Cuándo consultar al médico
Es importante consultar con un dermatólogo cuando:
- El acné aparece de manera brusca y severa.
- Las lesiones son dolorosas o dejan cicatrices.
- Se acompaña de fiebre, ganglios inflamados o malestar general.
- Hay alteraciones menstruales o crecimiento excesivo de vello.
- El acné afecta la autoestima o la vida cotidiana.
El especialista podrá evaluar el caso, descartar otras causas y definir el tratamiento más adecuado para cada persona.
Si necesitás una evaluación o indicación de tratamiento, solicitá un turno con el Servicio de Dermatología del Hospital Universitario Austral. Un profesional podrá valorar tu caso y definir el abordaje más apropiado.
Información elaborada por el Hospital Universitario Austral, con la colaboración y supervisión médica de la Dra. Carla Barbini, del Servicio de Dermatología.








