Qué es
La queratitis es la inflamación de la córnea, una capa transparente y curva que se ubica en la parte más externa y frontal del ojo. La córnea permite que la luz ingrese al ojo y se enfoque correctamente; esto se debe a su poder refractivo, es decir, a su capacidad de desviar y concentrar los rayos de luz para que lleguen de forma precisa a la retina, donde se forman las imágenes. Una parte importante del enfoque visual depende de la córnea; por eso, cuando se inflama o se daña, la visión puede volverse borrosa o distorsionada.
La gran cantidad de terminaciones nerviosas, lo que explica por qué lesiones pequeñas pueden generar dolor y molestias intensas. Su capa más superficial, el epitelio corneal, actúa como una barrera protectora, similar a la piel. Cuando esta barrera se altera —por microtraumatismos, ojo seco o uso de lentes de contacto, entre otras causas— aumenta el riesgo de inflamación y de infección.
Desde el punto de vista clínico, la queratitis puede originarse por infecciones o por procesos inflamatorios no infecciosos. La queratitis infecciosa, en particular, constituye una de las principales causas de úlcera corneal y de pérdida visual prevenible. A nivel global, se estima que anualmente provoca entre 1,5 y 2 millones de casos de ceguera, una cifra probablemente subestimada.
Cuando no se diagnostica y recibe el tratamiento a tiempo, esta patología puede progresar, dejar cicatrices corneales con impacto permanente en la visión e incluso, en los casos más severos, requerir un trasplante de córnea.
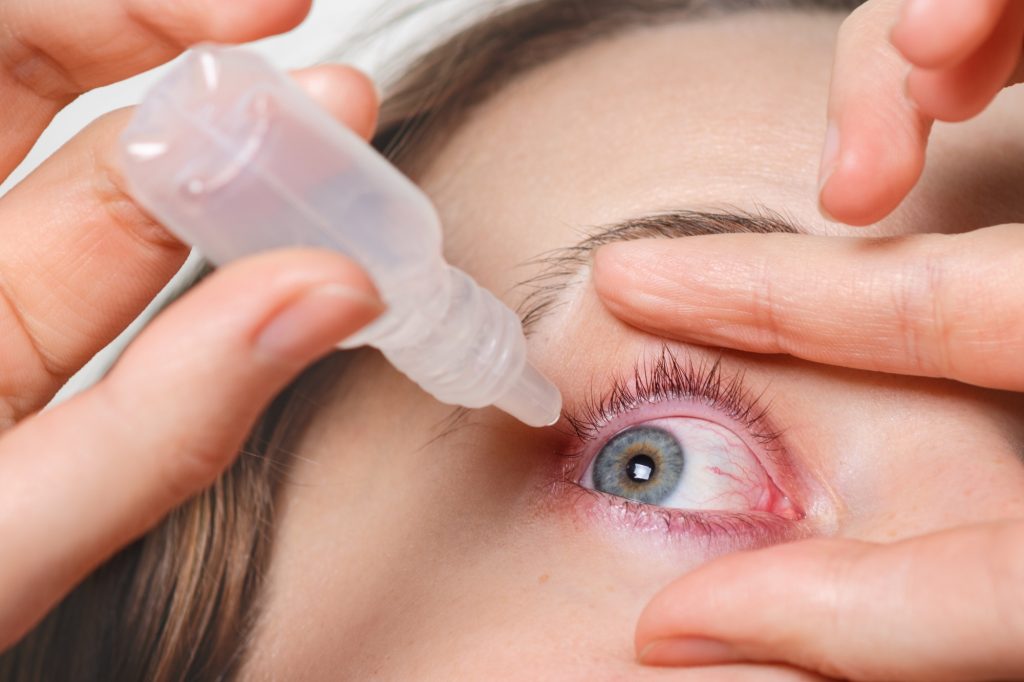
Síntomas
La queratitis suele manifestarse con una combinación de síntomas oculares que pueden variar en intensidad según la causa y la gravedad del cuadro. Entre los más frecuentes, pueden mencionarse:
- Dolor ocular
- Enrojecimiento del ojo
- Lagrimeo
- Fotofobia, es decir, molestia frente a la luz
- Sensación de cuerpo extraño, como si hubiera “arena” en el ojo
- Secreciones
- Visión borrosa
Si bien el dolor suele ser un síntoma destacado, por la gran cantidad de terminaciones nerviosas que tiene la córnea, no todas las queratitis duelen de la misma manera. En algunas formas, como la queratitis neurotrófica, puede haber lesiones importantes con poco dolor.
Existen situaciones que requieren consulta oftalmológica urgente, como el dolor ocular moderado o intenso acompañado de fotofobia, la disminución de la visión, la aparición de una mancha blanca u opacidad en la córnea, la presencia de secreción purulenta o el empeoramiento rápido de los síntomas. En particular, todo usuario de lentes de contacto que presente ojo rojo y dolor debe ser evaluado de inmediato.
La queratitis se confunde con frecuencia con una conjuntivitis. Sin embargo, algunos signos permiten sospechar que no se trata de una “simple conjuntivitis”, como dolor y fotofobia en vez de picazón, visión borrosa, sensación intensa de cuerpo extraño al parpadear, el antecedente de uso de lentes de contacto y la presencia de una opacidad visible en la córnea. Estar atento a los síntomas y consultar de manera temprana es clave para evitar complicaciones y preservar la visión.
Causas
La queratitis se produce cuando un germen o un factor irritativo no infeccioso afecta la córnea y desencadena una respuesta inflamatoria. Este proceso puede comprometer distintas capas de la córnea, y eventualmente provocar edema, necrosis y riesgo de úlcera o perforación corneal. El edema es la hinchazón del tejido; la necrosis implica daño de las células corneales como parte del proceso inflamatorio; y la úlcera corneal es una lesión más profunda que, en los casos severos, puede avanzar hacia la perforación de la córnea.
Según el origen de ese proceso, la queratitis puede ser infecciosa o no infecciosa.
Las queratitis infecciosas pueden ser:
- Bacterianas, las más frecuentes.
- Virales, principalmente las causadas por el virus del herpes.
- Fúngicas, más habituales tras traumatismos con material vegetal y en zonas rurales.
- Parasitarias, como la queratitis por Acanthamoeba, que es poco frecuente pero grave y se asocia especialmente al uso de lentes de contacto y al contacto con agua.
Dentro de este grupo, las bacterianas son las más comunes, mientras que las fúngicas y las producidas por Acanthamoeba suelen ser más graves debido a la dificultad en su diagnóstico y tratamiento. La queratitis herpética tiene particular relevancia por su frecuencia, su tendencia a recurrir y porque puede comprometer varias capas de la córnea, con severo impacto visual.
Las queratitis no infecciosas se producen por procesos inflamatorios de la córnea sin participación de microorganismos; por ejemplo, ante la lesión de la superficie del ojo, la sequedad en exceso o la exposición a agentes agresivos. Entre las causas no infecciosas, pueden mencionarse:
- Ojo seco, una condición en la que el ojo no produce lágrimas suficientes o de buena calidad, dejando a la córnea menos protegida y más vulnerable a la inflamación.
- Blefaritis, una inflamación crónica de los bordes de los párpados que altera el equilibrio normal de la superficie ocular y favorecela irritación corneal.
- Exposición corneal, que ocurre cuando los párpados no logran cerrar completamente y la córnea queda expuesta al aire durante períodos prolongados. Esto puede suceder, por ejemplo, en personas con lagoftalmos o parálisis facial.
- Queratitis neurotrófica, relacionada con una disminución de la sensibilidad de la córnea. Puede aparecer en personas con diabetes, antecedentes de infecciones herpéticas o luego de cirugías oculares, y hace que la córnea sea más propensa a lesionarse.
- Traumatismos, cuerpos extraños o abrasiones, que dañan directamente la superficie de la córnea.
- Radiación ultravioleta, que puede provocar una inflamación aguda conocida como queratitis actínica, típica de exposiciones intensas al sol sin protección ocular.
- Formas tóxicas o medicamentosas, vinculadas al uso inadecuado o prolongado de ciertos medicamentos, o al mal uso de anestésicos tópicos.
- Exposición corneal, como ocurre cuando los párpados no cierran completamente (por ejemplo en la parálisis facial).
- Queratitis neurotrófica, asociada a alteraciones de la sensibilidad corneal, como puede suceder en personas con diabetes, infecciones herpéticas previas o cirugías oculares.
- Traumatismos, cuerpos extraños y abrasiones de la córnea.
- Radiación ultravioleta, que puede provocar la llamada queratitis actínica.
- Formas tóxicas o medicamentosas, vinculadas al uso inadecuado de colirios, conservantes o anestésicos tópicos.
Factores de riesgo
Existen determinadas condiciones y situaciones que aumentan el riesgo de desarrollar una queratitis. Identificarlas resulta clave para extremar cuidados, favorecer el diagnóstico temprano y prevenir complicaciones.
Uno de los principales factores de riesgo es el uso de lentes de contacto, especialmente cuando no se respetan las recomendaciones de uso e higiene. Dormir con las lentes, utilizarlas durante períodos prolongados, manipularlas sin una correcta limpieza de manos, usar estuches contaminados o exponerlas al agua (ducha, pileta, mar, jacuzzi) incrementa de manera significativa el riesgo de queratitis infecciosa.
Las personas con ojo seco o enfermedades de la superficie ocular, como la blefaritis, también presentan mayor vulnerabilidad. En estos casos, la córnea pierde parte de su protección natural y se vuelve más susceptible a la inflamación y a las infecciones.
Los traumatismos oculares, en especial aquellos producidos por material vegetal, constituyen otro factor de riesgo importante, particularmente para las queratitis fúngicas. Del mismo modo, la presencia de cuerpos extraños o abrasiones corneales favorece la alteración de la barrera epitelial.
Algunas condiciones generales del paciente también influyen. Las personas con diabetes, inmunosupresión o enfermedades sistémicas tienen mayor riesgo de presentar cuadros más severos o de evolución prolongada. Asimismo, quienes han atravesado cirugías oculares previas, presentan defectos epiteliales persistentes o padecen una disminución de la sensibilidad corneal pueden desarrollar lesiones más fácilmente y con menor percepción de dolor.
Reconocer estos factores permite identificar a los grupos de mayor riesgo y reforzar las medidas de prevención y control oftalmológico oportuno.
Diagnóstico
El diagnóstico de la queratitis se basa en la evaluación clínica oftalmológica y requiere un examen detallado del ojo. Dado que se trata de una patología potencialmente grave, ante la sospecha de queratitis es fundamental una valoración especializada y oportuna.
El oftalmólogo realiza el examen mediante una lámpara de hendidura, un microscopio que permite observar con gran aumento las distintas capas de la córnea y del segmento anterior del ojo. A través de este estudio es posible identificar signos característicos como infiltrados corneales, defectos del epitelio, edema, reacciones inflamatorias y alteraciones en la transparencia de la córnea.
En muchos casos se utiliza además la tinción con fluoresceína, un colorante que se aplica sobre la superficie ocular. Esta sustancia permite resaltar lesiones del epitelio corneal y delimitar con mayor precisión áreas dañadas, facilitando la detección de úlceras y la evaluación de su extensión.
Según la gravedad del cuadro, la evolución clínica y la sospecha etiológica, puede ser necesario realizar estudios complementarios, como la toma de muestras para cultivo o análisis microbiológicos. Estos estudios resultan especialmente importantes en queratitis severas, de mala evolución, o cuando se sospechan infecciones poco frecuentes o resistentes al tratamiento inicial.
La evaluación especializada define el abordaje terapéutico más adecuado. Un diagnóstico temprano y preciso es clave para iniciar el tratamiento correcto, y reducir el riesgo de complicaciones.
Tratamiento
El tratamiento de la queratitis se define de manera individual y depende de diversos factores, entre ellos la sospecha etiológica, la severidad del cuadro, la ubicación de la lesión en la córnea —central o periférica—, el riesgo visual, el uso de lentes de contacto, el estado de inmunidad del paciente y su evolución clínica.
En las queratitis infecciosas, el abordaje varía según el agente causal. Las formas bacterianas se tratan con antibióticos tópicos y requieren un seguimiento oftalmológico estrecho. En el caso de las queratitis virales, especialmente las producidas por el virus del herpes simple, se indican antivirales tópicos y/o por vía oral, de acuerdo con la zona de la córnea comprometida, y puede ser necesario un manejo cuidadoso de corticoides cuando corresponde. Las queratitis fúngicas suelen requerir el uso de antifúngicos tópicos durante un período prolongado, mientras que la queratitis por Acanthamoeba, poco frecuente pero grave, requiere un tratamiento intensivo y sostenido, con agentes activos contra las formas quísticas del parásito.
La duración del tratamiento es variable: puede extenderse desde días o semanas en una queratitis bacteriana leve hasta meses en las formas fúngicas o por Acanthamoeba.
En las queratitis no infecciosas, el tratamiento se orienta a proteger la superficie ocular y a corregir el factor desencadenante. Esto puede incluir lubricación intensiva, tratamiento de la blefaritis, uso de antiinflamatorios según indicación, medidas de protección en casos de exposición corneal o el abordaje específico de la queratitis neurotrófica.
Algunos cuadros requieren internación o tratamiento intensivo, en particular cuando existe una úlcera corneal severa, riesgo de perforación, necesidad de administrar colirios de forma horaria, dificultades para asegurar la adherencia al tratamiento o presencia de inmunosupresión.
En situaciones puntuales, puede ser necesario un trasplante de córnea, indicado ante perforación, adelgazamiento corneal crítico, infecciones no controlables con tratamiento médico o secuelas cicatrizales densas asociadas a una baja agudeza visual residual.
Es importante destacar que la automedicación con colirios, en especial con corticoides, puede resultar peligrosa, ya que estos fármacos pueden empeorar infecciones, sobre todo las fúngicas y las herpéticas mal manejadas, y enmascarar los signos clínicos, retrasando el diagnóstico y el inicio del tratamiento adecuado. En todos los casos, la consulta oftalmológica oportuna resulta fundamental: la evaluación médica permite establecer el diagnóstico correcto, indicar el tratamiento adecuado y reducir el riesgo de complicaciones y secuelas.
Complicaciones
Cuando la queratitis se diagnostica y trata de manera temprana, la evolución suele ser favorable y la visión se recupera sin secuelas. Sin embargo, un abordaje tardío favorece que la inflamación progrese hacia la necrosis y el edema del tejido, lo que puede provocar cicatrices corneales permanentes, irregularidades en la superficie y astigmatismo.
En cuadros severos, la lesión puede derivar en una úlcera corneal con adelgazamiento y riesgo de perforación. De forma infrecuente pero grave, la infección puede extenderse al interior del ojo (endoftalmitis), comprometiendo seriamente el órgano.
Aún controlado el proceso, las secuelas pueden requerir una queratoplastia (trasplante de córnea) para restaurar la visión. Además, formas como la queratitis herpética pueden reaparecer; estas recurrencias incrementan el riesgo de daño corneal acumulativo, por lo que el seguimiento médico es fundamental.
Prevención
Si bien no todas las queratitis pueden prevenirse, adoptar medidas de cuidado de la superficie ocular reduce de manera significativa el riesgo de desarrollar esta patología y de sufrir complicaciones.
En las personas que usan lentes de contacto, la prevención es especialmente importante. Se recomienda no dormir con las lentes, evitar el contacto con agua (ducha, pileta, mar, jacuzzi), lavarse las manos antes de manipularlas, utilizar soluciones adecuadas, recambiar el estuche con regularidad y respetar los tiempos de uso indicados. Siempre que sea posible, optar por lentes descartables diarios disminuye el riesgo de infección.
El cuidado general de la córnea incluye tratar de manera adecuada el ojo seco y la blefaritis, proteger los ojos frente a traumatismos en el trabajo o durante la práctica deportiva y utilizar protección ocular con filtro UV ante exposiciones intensas al sol.
Estas medidas simples ayudan a preservar la salud de la córnea y a prevenir cuadros inflamatorios o infecciosos potencialmente graves.
Cuándo consultar
Ante la presencia de dolor ocular, fotofobia, enrojecimiento persistente, visión borrosa o la aparición de una mancha u opacidad en la córnea, es importante consultar de manera inmediata con un oftalmólogo.
La consulta resulta especialmente urgente en usuarios de lentes de contacto que presentan ojo rojo, dolor o disminución visual, así como cuando los síntomas empeoran o no mejoran en el transcurso de 24 a 48 horas.
La consulta precoz permite establecer el diagnóstico correcto, iniciar el tratamiento adecuado y mejorar de manera significativa el pronóstico, reduciendo el riesgo de complicaciones y secuelas visuales.
Ante síntomas compatibles con queratitis, consultar a tiempo es fundamental. El Hospital Universitario Austral cuenta con un Servicio de Oftalmología especializado en la evaluación, el diagnóstico y el tratamiento integral de las enfermedades de la córnea. Solicitá un turno para una evaluación oftalmológica ante cualquier duda.
Información elaborada con la colaboración y supervisión del Dr. Federico Luengo Gimeno, jefe de la Sección de Córnea y Superficie Ocular del Servicio de Oftalmología del Hospital Universitario Austral.








